INTRODUCCIÓN
La pancreatitis aguda es una inflamación del páncreas que destruye las células acinares. En Colombia, su principal causa es la litiasis biliar, seguida del consumo excesivo de alcohol1. La incidencia global ha aumentado a unos 34 casos por 100 000 personas anualmente2. Se clasifica en intersticial edematosa o necrotizante, y ‒según los criterios de Atlanta revisados en 2013‒ se define su gravedad en leve, moderada y severa, basándose en la afectación local y/o sistémica. Entre las complicaciones se encuentran el fallo orgánico, complicaciones locales; colecciones peripancreáticas y pseudoquistes en el tipo intersticial edematosa, y colecciones necrotizantes agudas o necrosis tabicada (amurallada) en la pancreatitis aguda necrotizante, respectivamente3, así como complicaciones sistémicas por creación de un tercer espacio, afectación pulmonar con síndrome de dificultad respiratoria aguda (SDRA), hemorragias gastrointestinales, lesión renal aguda con necrosis tubular aguda, entre otras. El 80-85% de los pacientes tienen un curso leve con una mortalidad inferior al 3%, que se maneja conlíquidos, analgesia y restricción de la vía oral, restaurando la dieta tempranamente incluso con colecciones estériles o pseudoquistes, que suelen resolverse sin intervenciones4. Sin embargo, el 20% de los casos de pancreatitis intersticial progresa a necrotizante con un riesgo de mortalidad de hasta el 30%5. Este grupo de pacientes requiere intervención en un 40-63%, tradicionalmente con desbridamiento quirúrgico, que, aunque eficaz, tiene alta incidencia de complicaciones y mortalidad. Por ello, las técnicas mínimamente invasivas como el drenaje percutáneo o endoscópico han cambiado la tendencia inicial6, por lo cual se evalúa posteriormente la necesidad de abordajes quirúrgicos, en un enfoque conocido como Step-Up Approach.
CASO CLÍNICO
Se presenta el caso de un paciente masculino de 58 años con antecedente de alcoholismo, que consulta en diciembre de 2021 por dolor abdominal generalizado, distensión abdominal, vómitos y ausencia de deposiciones tras ingesta abundante de comida grasa y alcohol. En los exámenes de ingreso se encontró hiperbilirrubinemia (bilirrubina total: 2,3 mg/dL, indirecta: 1,89 mg/dL, directa: 0,41 mg/dL), amilasa sérica elevada (1169 U/dL) y PCR aumentada (212 mg/L). Se diagnosticó pancreatitis aguda. Se inició tratamiento con cristaloides y reposo gástrico. A los 3 días de estancia hospitalaria, desarrolló distensión abdominal, edemas y oliguria, y requirió atención en UCI, nutrición parenteral y antibioticoterapia con ampicilina/sulbactam. Se solicitó tomografía abdominal (Fig. 1) que mostró múltiples colecciones, la de mayor tamaño de 86 ×180 ×110 mm en la transcavidad de los epiplones con amplio contacto con cuerpo gástrico y duodeno, múltiples burbujas y nivel hidroaéreo.
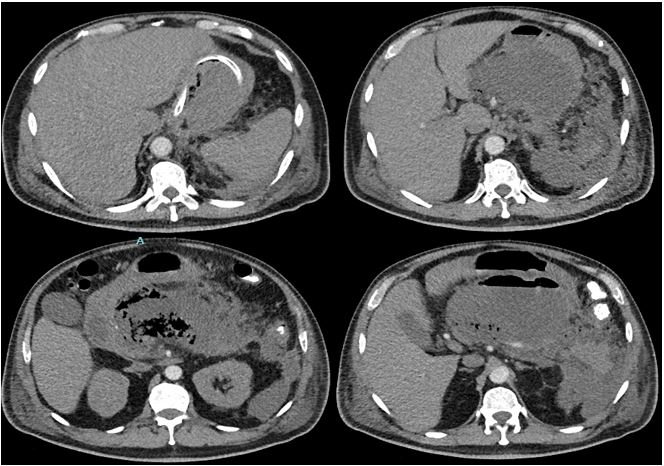
Figura 1. TC de abdomen simple y contrastado Ingreso en UCI: colecciones evidentes a nivel de cuerpo gástrico y duodeno, con múltiples burbujas, nivel hidroaéreo; la de mayor tamaño es de 86×180 × 110 mm; otras, localizadas posteriormente a parénquima esplénico, a nivel parrarenal izquierdo, en corredera parietocólica homolateral, y a nivel del mesenterio, con marcada alteración tomodensitompetrica de los planos adyacentes y ganglios locorregionales.
Evolucionó con inestabilidad hemodinámica, por lo que se le cambió la antibioticoterapia a meropenem más vancomicina y se definió tratar las colecciones por el Servicio de Radiología Intervencionista con colocación de catéteres percutáneos guiados por TC a nivel transabdominal, transgástrico y axilar (Fig. 2), realizándose lavados diarios con solución salina.
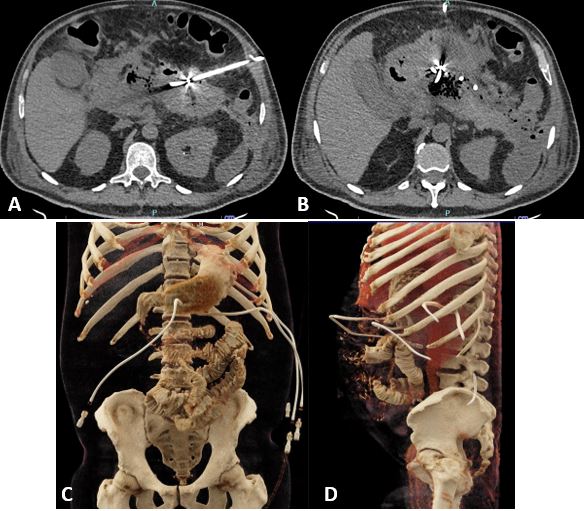
Figura 2. A y B. TC de abdomen simple; colocación de catéteres percutáneos. C y D: reconstrucción 3D donde se evidencia la posición de los catéteres implantados.
El cultivo de las colecciones informó Escherichia coli multisensible, por lo cual se ajustó el tratamiento a piperacilina- tazobactam. Tras 5 semanas desde la colocación de los catéteres evolucionó satisfactoriamente, con escasa secreción, por lo que se realizó otra TC (Fig. 3) que describe catéteres dirigidos a colecciones en la transcavidad de los epiplones, retrogástrico y pararrenal anterior, con aisladas imágenes de densidad aérea en menor cuantía en relación con el estudio previo, una disminución de más del 80% de las colecciones. Entonces se decidió el retiro de los catéteres, se mantuvo únicamente el transgástrico, se ordenó alta médica con ciprofloxacina durante 7 días más y control ambulatorio para retiro de catéter, lo cual se cumplió tras completar 45 días desde su colocación.
El protocolo del presente estudio fue aprobado por el Comité de Ética Institucional de Investigación y estudios clínicos Oncomédica S.A (CEI-CEI-0761-2024) y fue conducido de acuerdo con los lineamientos asentados por la declaración modificada de Helsinki.
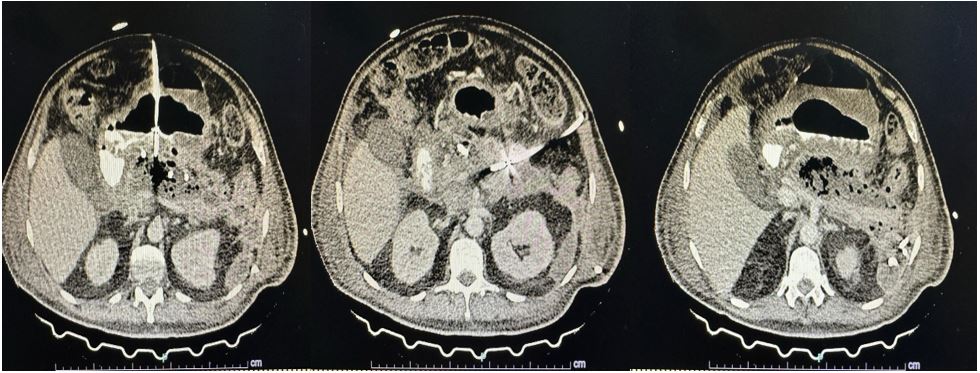
Figura 3. TC de abdomen simple y contrastado control: catéteres dirigidos a colecciones en la transcavidad de los epiplones, retrogástrico y pararrenal anterior, con aisladas imágenes de densidad aérea en menor cuantía en relación con el estudio previo.
DISCUSIÓN
La pancreatitis aguda severa se asocia con insuficiencia orgánica y complicaciones locales como necrosis o abscesos, desarrollándose en dos fases: las primeras dos semanas con síndrome de respuesta inflamatoria sistémica (SIRS) y necrosis pancreática, y entre la segunda y tercera semana con deterioro orgánico, usualmente por infección secundaria.
Durante décadas se ha debatido el tratamiento de la pancreatitis aguda, entre un enfoque conservador y otro quirúrgico. En 2010, el ensayo PANTER5 demostró que un enfoque gradual mínimamente invasivo (Step-Up Approach) es superior a la necrosectomía abierta, al reducir significativamente la insuficiencia orgánica múltiple, hernias incisionales y diabetes de nueva aparición. Aproximadamente el 35% de los pacientes con pancreatitis necrotizante infectada se recuperan completamente solo con drenaje percutáneo.
Las estrategias recientes incluyen tratamiento conservador con antibióticos, drenaje transmural percutáneo o endoscópico, necrosectomía mínimamente invasiva y, finalmente, necrosectomía abierta7. Las técnicas de intervención han ganado relevancia con la disponibilidad de TC y ecografía. En 1996, Baron y cols.8 informaron sobre el drenaje endoscópico exitoso de necrosis pancreática, y en 1998, Freeny y cols.9 introdujeron el drenaje percutáneo guiado por TC. En 2011, Van Baal y cols.10 revisaron el drenaje percutáneo como tratamiento primario, encontrando que el 55,7% de los pacientes no requirieron necrosectomía quirúrgica adicional y que solo el 21,2% tuvo complicaciones; finalmente, Navalho y cols.11 refirieron tasas de curación del 63,3%, similares a otros estudios12,13.
El abordaje endoscópico debe considerarse como un método mínimamente invasivo con buenos resultados clínicos. En el ensayo clínico MISER14, que incluyó a 66 pacientes y comparó el manejo quirúrgico por laparoscopia con el drenaje endoscópico transluminal, el resultado primario compuesto (insuficiencia orgánica de nueva aparición, fístula enteral o pancreático-cutánea, sangrado, perforación de un órgano visceral o muerte durante un seguimiento de 6 meses) fue significativamente menos frecuente en el grupo de endoscopia en comparación con el grupo de cirugía mínimamente invasiva (11,8% frente a 40,6%; riesgo relativo, 0,29; P = 0,007).
La guía de práctica clínica de la Asociación Estadounidense de Gastroenterología de 202015 recomienda el drenaje percutáneo de necrosis pancreática en pacientes con colecciones infectadas o sintomáticas, complementando el drenaje endoscópico o como terapia de rescate posdesbridamiento.
En este caso clínico se abordó al paciente bajo una atención multidisciplinaria, resaltando la importancia del enfoque “Step-Up Approach” en el cual la pancreatitis aguda severa necrotizante pasa de ser una patología netamente quirúrgica a requerir un abordaje complejo donde se debe espectar el manejo intervencionista o quirúrgico hasta no lograr la compactación de las colecciones, las cuales en algunos casos llega a requerir solo el drenaje y manejo antibiótico, con resultados favorables para el paciente. De ese modo se consigue modificar su pronóstico, aumentando la supervivencia y logrando la resolución definitiva de la enfermedad sin la necesidad de un tratamiento invasivo mayor. A inicios del presente año (2024), el paciente fue evaluado en la consulta externa donde refirió una buena calidad de vida, tolerancia de dieta guiada por nutricionista y en continua rehabilitación física, sin síntomas ni nuevos ingresos hospitalarios hasta la fecha.